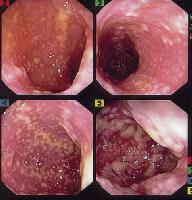
1. По гистологическому строению:
а) железистый рак (аденокарцинома различной степени дифференцировки, скирр, перстневидноклеточный — слизистный рак),
б) плоскоклеточный рак (ороговевающий и неороговевающий).
2. По форме роста:
а) экзофитный (полипообразный, блюдцеобразный),
б) эндофитный (диффузно-инфильтративный, язвенно-инфильтративный).
3. По локализации:
рак ампулярного отдела, анального канала и ректосигмоидного отдела. 75% опухолей локализуется в ампулярном отделе, 12% — в ректосигмоидном и 4-5% — в анальном. В 9% встречается поражение всей кишки, когда определить исходную локализацию не удается. Клиническая картина.
Клинические проявления рака прямой кишки обусловливаются анатомо-физиологическими особенностями того или иного отдела и формой роста опухоли.
1. Рак ампулярного отдела прямой кишки
Слизистая оболочка этого отдела покрыта цилиндрическим эпителием с большим количеством слизистых желез и бокаловидных клеток, реагирующих на воспалительный процесс выделением избыточного количества слизи. Чувствительные нервные окончания в ней отсутствуют. Ампула прямой кишки несет резервуарную функцию, имеет широкий просвет. Длина этого отдела 13-15 см. В подавляющем большинстве случаев опухоль этого отдела имеет экзофитную форму.
Патогенез развития клинических признаков следующий. Рост опухоли довольно рано приводит к ее изъязвлению. Открываются ворота для проникровения инфекции. Присоединяется воспалительный процесс с обильным слизеобразованием и кровотечение из образовавшейся язвы. Слизь и кровь скапливаются в просвете кишки. Накопление этой жидкости вызывает позыв к дефекации, во время которой выделяется слизь с кровью. Так происходит несколько раз в сутки. Больной обращается к терапевту, у которого возникает мысль о дизентерии. Сопутствующее иногда бациллоносительство вводит в заблуждение. Дальнейший рост опухоли и распространение воспалительного процесса по клетчатке таза приводит к сдавлению нервных стволов, выходящих из крестцовых отверстий. В результате возникают боли по задней поверхности бедра и в ягодичной области. С диагнозом ишиорадикулит больной лечится у невропатолога. Дальнейший рост с распространением опухоли по окружности кишки приводит к ее стенозу, затрудняя опорожнение. Постепенно нарастают симптомы со стороны общего состояния: слабость, потеря аппетита, повышение температуры, изменения в составе крови, характерные для воспалительного процесса, анемия. Исхудание долго не наступает, только в терминальной стадии.
2. Рак анального отдела
Анальный канал имеет длину 2,5-3 см. Слизистая оболочка в отличие от других отделов кишечника выстлана многослойным плоским эпителием и имеет множество чувствительных нервных окончаний. Этот отдел снабжен произвольным сфинктером, несущим важную запирательную функцию. Здесь возникает плоскоклеточный рак.
Появившаяся в этом отделе злокачественная опухоль рано прорастает нервные окончания, вызывая болевые ощущения, усиливающиеся благодаря присоединившемуся воспалительному процессу, и особенно при акте дефекации. Раздвигание анального канала каловыми массами приводит к надрыву опухоли, что вызывает появление крови на боковой поверхности кала и капающей после акта дефекации. Кал меняет свою форму, становясь ущербным в виде полулуния, а при циркулярном поражении становится узким и рифленным в виде карандаша.
Выделение крови после дефекации и боли в заднем проходе характерны также для геморроя и трещины заднего прохода, с которыми приходится дифференцировать рак анального отдела. При дальнейшем росте происходит разрушение сфинктера, присоединяется массивный воспалительный процесс с недержанием кала и с гнойно-кровянистыми выделениями. Боль становится непереносимой и постоянной, требующей применения наркотических средств. Наступают вышеописанные признаки нарушения общего состояния.
3. Рак ректосигмоидного отдела
Этот отдел имеет наиболее узкий просвет, длина его 6-7 см, содержимое — плотные каловые массы. Преимущественная форма опухоли — эндофитная, суживающая просвет кишки. Сочетание этих особенностей приводит сначала к частичной кишечной непроходимости, вынуждающей больного применять слабительные средства. Часто запор сменяется поносом, вызванным дрожжевым брожением скопившихся над опухолью каловых масс. Постепенно наступает полная непроходимость со вздутием живота, задержкой кала и газов, схваткообразными болями, легко провоцируемыми при пальпации и поколачивании живота. Дифференцировать приходится с копростазом (копростаз в настоящее время встречается на 2 порядка реже, чем рак этого отдела кишки). Доставленному в больницу по скорой помощи больному производится сифонная клизма, в большинстве случаев оказывающаяся успешной, и удовлетворенный больной отправляется домой, если дежурный хирург не имеет онкологической настороженности. Приступы острой кишечной непроходимости повторяются, наконец, наступает момент, когда консервативные мероприятия уже не приводят к успеху, что вызывает необходимость в экстренной хирургической операции. Общее состояние при этой локализации рака не нарушается.
Метастазирование
Пути лимфогенного метастазирования также зависят от расположения опухоли. Рак верхнеампулярного и ректосигмоидного отделов метастазирует в лимфоузлы, расположенные по ходу верхней прямокишечной артерии и далее вдоль нижней брыжеечной артерии в корень брыжейки сигмовидной кишки. Это — основной путь для всех локализаций рака. Рак ампулярного отдела дополнительно дает метастазы в лимфоузлы клетчатки малого таза по ходу средней прямокишечной и подчревной артерий и далее вдоль общей подвздошной артерии. Опухоли анального канала кроме этих двух путей дают еще метастазы в паховые лимфатические узлы. Поражение этих узлов при раке двух вышерасположенных отделов происходит при ретроградном метастазировании, свидетельствующем о блокаде метастазами прямого оттока лимфы, что бывает при запущенном опухолевом процессе.
Гематогенные метастазы поражают в первую очередь печень, потом легкие и затем уже любые другие органы.