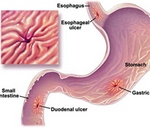
Язвенная болезнь это хроническое рецидивирующее заболевание, основным признаком которого является наличие долго незаживающей и рецидивирующей язвы, которая может располагаться как в желудке, так и в двенадцатиперстной кишке. Это заболевание отличается от остро развивающихся язвенных дефектов, например, таких как эрозии и острые язвы. Острые язвенные дефекты могут возникать вследствие операций, наркоза, инфекции, интоксикации, расстройства кровообращения, стресс ситуации, печеночных и других патологий; могут сопровождаться обильным кровотечением, но должны рассматриваться как осложнения.
Этой патологией чаще страдают молодые люди и люди средних лет. Причем имеется тенденция, как к росту общего числа заболеваний, так и к сдвигу заболеваемости в «молодые» группы (подростки 12–14 лет). Это заболевание встречается в городе в 2 раза чаще, чем в сельской местности и в 4 раза чаще у мужчин, чем у женщин. Отмечается связь между частотой встречаемости и неблагоприятной стрессовой обстановкой.
Морфология хронической язвенной болезни
Топографически язвенный дефект наиболее часто расположен в зоне пищевой дорожки. Локализация разная, но чаще: малая кривизна желудка (высокая, медиогастральная язва), далее пилороантральная зона, и, наконец, верхняя часть двенадцатиперстной кишки. Дефект в большинстве случаев единичный (очень редко двойной), округло-овальной формы (ulcus rotundum), глубокий (дно язвы уходит в мышечную оболочку). Верхний край нависает, нижний сглажен; края язвы плотный (калезная язва). Таким образом, при описании язвы следует учитывать ее локализацию, вид, форму, глубину, края и диаметр.
Гистологическую структуру описывают, оценивая слои язвы в разрезе. Она зависит от периода течения (период острого течения, период регресса и период заживления язвы).
Гистология язвы в период острого течения представлена в дне — некротическими субстратами, пропитанными экссудатом (дно неровное, шероховатое, покрытое налетом). За некрозом следует слой грануляционной ткани (богатососудистая, богатоклеточная, маловолокнистая), в котором фибриноидные некрозы сосудов могут быть причиной кровотечений. Самый нижний слой представлен созревающей тканью (плотная, богатоволокнистая, малоклеточная). Сосуды в этой зоне обычно резко склерозированы. Иногда в дне язвы образуются формирования по типу травматических невром (травматические перестройки окончаний нервных стволов). На краю язвы (там, где сохранилась слизистая оболочка) обычно, имеются признаки воспаления (гастрита) и гиперплазии железистых клеток и клеток покровно-ямочного эпителия. Как правило, малигнизация язвы происходит именно в этой гиперпластической зоне (зоне раздражения).
Характеристика язвы в период регресса. Дно очищается от некрозов (видно при эндоскопии). Со стороны сохраненной слизистой, т.е. с краев, на язвенный дефект начинает наползать эпителиальная выстилка. Следует отметить, что эпителий желудка довольно быстро регенерирует (около 3х дней). В идеале этот эпителий должен полностью закрыть язвенный дефект (полная эпителизация). Сначала образуется так называемый красный рубец (сквозь эпителий просвечивают сосуды грануляционной ткани). Затем он приобретает белесый оттенок, поскольку по мере созревания грануляционной ткани количество сосудов в ней уменьшается. В конце концов, эпителий преформируется, и образуется нормальная слизистая оболочка, причем важна синхронность роста эпителия со скоростью созревания грануляционной ткани. Следует отметить, что язва желудка заживает примерно за 8 недель, двенадцатиперстной кишки – за 6 недель. Рубцовая ткань сохраняется долго, поскольку мало рассасывается, поэтому участок язвенного дефекта заметен на протяжении длительного времени. Заживший язвенный дефект представляет собой locus minoris, где может быть рецидивирование и обострение.
Рецидив знаменуется некротическим процессом, гибелью эпителия и экссудацией. В ходе обострения язвенный дефект может расширяться, либо за счет некроза краев и их раздвижения, либо за счет слияния мелких эрозий по периметру с язвенным дефектом. Таким образом, микроскопически обострение представлено некрозом и экссудацией, а макроскопически – расширением язвенного кратера.
Механизм возникновения язвенной болезни желудка и двенадцатиперстной кишки
Считается, что язвенный дефект образуется стадийно. Первая стадия эрозии – мелкий, всегда острый, поверхностный (не ниже tunica muscularis mucosae) язвенный дефект, содержащий патологический гемоглобиногенный пигмент – солянокислый гематин. Вторая стадия образования хронической язвы – это формирование острой язвы (имеет овальную форму, мягкие края и большую глубину, но верхушка воронки не заходит за мышечный слой). При дальнейшем действии отрицательных факторов дефект усугубляется, и язва принимает хроническое течение.
Имеет около 12 этио-патогенетических концепций язвенной болезни. В XIX веке считали, что это воспалительный процесс; Вирхов полагал, что это сосудистые изменения; учитывали активацию пептических факторов и механические повреждения; а также подозревали поражения инфекционной природы. Последняя гипотеза подтвердилось в наши дни: в 100% случаев хронических язв удается выделить Helicobacter pylori. Одна спорность ее не решена, поскольку имеются случаи здорового носительства этого микроорганизма. В наш век стали рассматривать наследственно-конституциональные моменты. Очень популярной была кортико-висцеральная теория Быкова – Курцина: язва развивается вследствие нарушений вертикальных связей и изменений функций подкорки гипоталамо-гипофизарной зоны, что влияет на кислотно-пептический фактор. Однако эта теория не была идеальной, поэтому появились теория рефлюкса, иммунологическая теория, теория возврата водородных ионов (дефект слизистого барьера – так называемый феномен протекающей крыши). Таким образом, не удается объяснить эту патологию какой-то одной теорией, поэтому считают, что, скорее всего это многофакторное, полиэтиологическое заболевание.
Однако патогенез медиогастральных язв отличается от развития пилороантральных и дуоденальных язв (как в центральных механизмах, так и местных).
Фактор напряжения гипоталамо-гипофизарной системы и раздражения центра n. vagus активен при «низких язвах»; он так же активирует кислото-пептический фактор. При вышележащих язвах упор делают не на повышенную активность подкорки и пепсина, а на снижение защитных свойств слизистой.
Выброс адренокортикотропного гормона (АКТГ) также увеличен при низких язвах.
Моторика: либо быстрая эвакуация содержимого из желудка, либо его задержка в двенадцатиперстной кишке оказывает влияние при пилороантральных и дуоденальных язвах (повреждающее действие содержимого, насыщенного соляной кислотой). Моторика не имеет значение при медиогастральных язвах.
Осложнения:
Группы осложнений по Самсонову:
1. Язвенно-деструктивные осложнения:
1.1 Аррозия кровеносных сосудов (аррозивные кровотечения, рвота кофейной гущей).
1.2 Пенетрация язвы.
1.3 Перфорация язвы.
2. Язвенно-воспалительные осложнения (перигастриты, распространение воспаления на другие органы и др.)
3. Язвенно-рубцовые осложнения (стриктура, ведущая к нарушению эвакуации):
4. Малигнизация (около 3%).
5. Комбинированные осложнения.