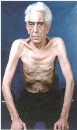
Клиническое обследованное, симптомы ХОБЛ
Клиническое обследование начинается с той минуты, когда больной входит в кабинет врача. Внешний вид больных ХОБЛ достаточно характерен, Donnhorst (1955) описал 2-а клинических типа больных ХОБЛ, которые получили название: blue bloater (синий одутловатик) и pink puffer (розовый пыхтельщик). Если русифицировать описания цианоза у больных ХОБЛ, которые были сделаны Donnhorst, то в первом случае (blue bloater), речь идет о развитом диффузном цианозе у больных с хроническим обструктивным бронхитом. Розово-серый оттенок цианоза (pink puffer) характерен для больных с выраженной эмфиземой легких. В одном случае врач видит перед собой человека с отёчным лицом синюшного оттенка и инъецированными сосудами конъюнктивы глаз; интенсивность цианоза тем выраженней, чем больше степень полицитемии. У таких пациентов определяется увеличенное содержание эритроцитов, повышенный гемоглобин и не высокая скорость оседания эритроцитов. Размеры шеи увеличены, она выглядит короче обычной и втянутой в верхний плечевой пояс. Обращают на себя внимание переполненные шейные вены, которые не опадают в фазу выдоха, а напротив, происходит еще большее их наполнение. Для бронхитического типа ХОБЛ свойственно раннее развитие лёгочного сердца, и периферические отёки нижних конечностей проявляют признаки наставшей сердечной декомпенсации.
Предоставленная клиническая форма ХОБЛ наблюдается чаще у мужчин сравнительно молодого возраста.
Другой внешний вид имеют больные с эмфизематозным типом ХОБЛ. В глаза бросается их худое телосложение, которая может достигать степени кахексии и даёт основание думать об онкологическом заболевании. Худоба больных порой создает сложности для проведения аускультации лёгких. Общая картина кахексии дополняется гипотрофией мышц верхних и нижних конечностей.
Разговор, любое движение пациента сопровождается усиливающейся одышкой, при этом он собирает губы трубочкой, как будто бы собирается играть на духовом инструменте. В акте дыхания участвует вспомогательная мускулатура шеи, верхнего плечевого пояса, грудной клетки и брюшного пресса. Описанные признаки характерны для дыхательной недостаточности; врачи с опытом ведения такой категории больных обращают внимание на группу вспомогательных мышц, которые у конкретного больного участвуют в акте дыхания. Развитие синдрома, их утомления и появление парадоксального дыхания — симптомы декомпенсации вентиляционной функции лёгких. Грудная клетка зримо деформирована, её передние и задние размеры увеличены, она как будто бы непрерывно находится в состоянии глубокого вдоха. Дыхание больного сопровождается шумными дистанционными хрипами. Удивляет отсутствие хрипов при аускультации лёгких; дыхание очень ослаблено, так что создаётся впечатление »немого лёгкого". Рекомендуется
Основная клиническая характеристика типов ХОБЛ
Бронхитический
Эмфизематозный
Соотношение основных симптомов
кашель>одышки
одышка кашля
Обструкция бронхов
выражена
выражена
Гиперинфляция легких
слабо выражена
сильно выражена
Цианоз
диффузный синий
розово-серый
Лёгочное сердце
в раннем возрасте
в пожилом возрасте
Полицитемия
часто выражена
очень редко
Кахексия
не характерна
часто имеется
Смерть
в молодые годы
в пожилом возрасте
выслушивать дыхательные шумы на шее в области проекции трахеи с тем, чтобы лучше зафиксировать соотношение фаз вдоха и выдоха. У больных с эмфиземой выслушивается короткий шумовой поток вдоха и продолжительный ослабевающий в своей интенсивности выдох. Это характерные аускультативные признаки обструкции дыхательных путей. Ниже приведена дифференциально-диагностическая таблица эмфизематозной и бронхитической форм ХОБЛ.
Указанные типы обструктивных заболеваний дыхательных путей имеют разный прогноз. Продолжительность жизни больных ХОБЛ бронхитического типа значительно короче, в среднем на десять-пятнадцать лет, по сравнению с больными эмфизематозного типа, которые могут доживать до 70 и более лет.
Прогностически неблагоприятным симптомом является вторичная лёгочная гипертензия и вовлечение в патологический процесс правых отделов сердца, т.е. развитие лёгочного сердца и его декомпенсация. У этой категории пациентов чаще отмечаются аритмические эпизоды, отдельные из них бывают фатальными, являясь прямой причиной смерти. Необходимо подчеркнуть, что механизмы смерти больных ХОБЛ мало изучены.
Другим неблагоприятным прогностическим фактором является прибавление к дыхательной недостаточности и лёгочному сердцу полицитемии. Большое содержание эритроцитов, высокий гемоглобин при бронхитическом варианте ХОБЛ связывают с табакокурением и формированием комплекса гемоглобин — угарный газ (СО), который сформировывается при сгорании табака. У людей которые курят, содержание СО в выдыхаемом воздухе превышает в сотни раз физиологическую норму. Необходимо пояснить механизм продукции СО в человеческом организме. Он образуется при распаде гемоглобина под воздействием фермента гемоксигеназы. СО и образовавшийся его избыток удаляется через дыхательные пути. Физиологическую роль СО связывают с регуляцией процесса апоптоза. Механизм формирования диффузного разлитого цианоза у больных ХОБЛ относят к высокому содержанию карбоксигемоглобина. Однако следует подчеркнуть, что это не является единственным механизмом в развитии полицитемии и цианоза. Немалое значение имеет характер гемодинамических расстройств при бронхитическом варианте ХОБЛ: высокий уровень шунтирования крови и характер изменений в регуляции дыхания. Возможно, клинические варианты ХОБЛ обусловливаются разной природой воспалительных процессов при эмфиземе и при хроническом обструктивном бронхите; различной локализацией воспалительного процесса в дыхательных путях. Это тот круг вопросов, которые сохраняют свою актуальность и в настоящее время.
Вернёмся к визиту больного в кабинет врача и к описанию внешних проявлений болезни, выраженность которых зависит от присутствия таких осложнений, как дыхательная недостаточность, хроническое лёгочное сердце, а также системных эффектов, как это происходит при эмфиземе лёгких. Врач может осматривать больного в период депрессивного состояния или ажитации, что происходит с больными в период развития гипоксической, гиперкапнической комы; оказывать неотложную помощь при развитии удушья и, наконец, при начальных проявлениях болезни, когда клинические проявления болезни можно заметить только имея большой опыт наблюдения этой категории больных. Осмотр больных должен быть проведен тщательно. Выше обсуждалось, какое внимание врач должен уделить внешнему виду больного человека, его поведению в кабинете, реакции дыхательной системы на разговор, движению по кабинету, в момент раздевания. Порой больные не предъявляют активных жалоб на одышку, но она может регистрироваться объективно. Часто одышка сопровождается кашлем. Необходимо оценить характер кашля и мокроты, продукция которой повышена у этой категории больных. Вязкий и гнойный характер мокроты свидетельствует о текущем обострении бронхита или же о возможном развитии пневмонии. Определить локализацию воспалительного процесса, используя только клинические методы, довольно сложно. Обычно ориентируются на гнойное содержимое во всех порциях мокроты и на протяжении всего дня. Для решения дифференциально-диагностических задач значение имеет характер температуры.
Наиболее часто больные ХОБЛ обращаются к врачам с жалобами на сочетание непродуктивного кашля, трудного отделения мокроты и нарастающую по своей интенсивности одышку. Описываемый симптомокомплекс рождает вопрос, не болен ли пациент бронхиальной астмой? Вне зависимости от природы удушья, всегда в экстренных случаях, рекомендуется назначить бронхорасширяющие препараты, и по их эффекту судить о природе удушья. Выраженная обратимость обструкции дыхательных путей говорит в пользу бронхиальной астмы. Однако следует подчеркнуть, что это только первое впечатление, дальнейшее обследование и наблюдение за пациентом позволит окончательно ответить на вопрос о клинической форме ХОБЛ.
Исследование кожных покровов у больных ХОБЛ имеет большое диагностическое значение. Внимание должны привлекать не только вид цианоза, но также тургор кожи, разнообразные аллергические и грибковые заболевания кожных покровов.
Заболевания опорно-двигательного аппарата оказывают влияние на течение ХОБЛ. Так, у больных с кифосколиозом быстрее формируется дыхательная недостаточность, в более ранние сроки развивается гиперкапния, причиной чего является утомление дыхательных мышц.
Приступая к исследованию органов грудной клетки нужно обратить внимание на число дыхательных экскурсий за одну минуту и попытаться сопоставить этот показатель с одышкой. Тахипноэ и одышка могут не коррелировать в своих проявлениях. Появление одышки связывают с ощущением, возникающим при утомлении веретенообразных мышц. Эта группа мышц соединяет наружные и внутренние волокна внутренних межрёберных мышц; с этих мест и формируются импульсы утомления, которые человеком ощущаются как одышка. Участие в акте дыхания мышц верхнего плечевого пояса, межреберных, диафрагмы, брюшного пресса, является признаком дыхательной недостаточности. Особенно прогностически неблагоприятен при оценке дыхании торакоабдоминальный парадокс, свидетельствующий о крайней степени утомления респираторных мышц и низкой эффективности мышечной работы в условиях выраженных обструктивных нарушений дыхательных путей. При осматривании грудной клетки нужно обратить внимание не её форму и участие в акте дыхания. Грудная клетка деформируется, особенно при эмфизематозном варианте ХОБЛ; она приобретает бочкообразный характер и малоподвижна в акте дыхания. Реберные дуги развернуты, и их подвижность также ограничена. Внимание должно привлечь западание межрёберных промежутков, как один из диагностических симптомов дыхательной недостаточности.
Важную информацию врач получает при проведении перкуссии лёгких. У больных ХОБЛ обычно определяется легочный звук с коробочным оттенком, нижние границы лёгких опущены в среднем на 1-о ребро, что связано с наличием эмфиземы легких. Определяя нижние границы лёгких, можно убедиться в том, что их подвижность резко ограничена, и её едва удаётся определить. Трудно устанавливаются границы печёночной и относительной сердечной тупости. Одним из осложнений ХОБЛ является развитие пневмоторакса, который при выраженной эмфиземе лёгких бывает трудно определить с помощью перкуссии, так же как и трудно установить укорочение лёгочного звука, вызванного пневмонией. Все эти особенности клинической картины ХОБЛ врач должен учитывать, обследуя больных.
Аускультацию лёгких следует начинать с шеи пациента. В этом положении удаётся лучше зафиксировать фазу вдоха и выдоха, проанализировав их взаимоотношение. Инспираторная часть дыхательного цикла непродолжительна и может сопровождаться сухими хрипами, которые часто слышны на небольшом расстоянии. Экспираторная часть дыхательного цикла начинается тотчас, как был завершён вдох и иногда складывается впечатление, что вдох и выдох совпадают. Выдох продолжителен и убывает по своей звуковой интенсивности. У больных с эмфиземой лёгких дыхание ослабленное везикулярное, при этом создаётся впечатление о "немом лёгком". У больных с хроническим обструктивным бронхитом несколько иная аускультативная картина: на фоне ослабленного везикулярного дыхания прослушиваются сухие рассеянные хрипы, их звуковая интенсивность снижается по направлению к базальным отделам легких. На звучность хрипов влияет приём бронхорасширяющих препаратов, горизонтальное или вертикальное положение тела, и эффект откашливания; все эти обстоятельства необходимо учитывать, когда производится аускультативная оценка сухих рассеянных хрипов. Всегда рекомендуется исследовать сухие хрипы до кашля и после кашля, что позволяет составить впечатление о продуктивности кашлевого рефлекса.
Осмотр мокроты имеет диагностическое значение, так как позволяет подтвердить или исключить инфекционный воспалительный процесс нижних отделов дыхательных путей. Помимо осмотра мокроту желательно подвергнуть микроскопическому и бактериологическому исследованиям.
Исследование мокроты является обязательной диагностической процедурой у больных, которые ее выделяют. Больные ХОБЛ обычно являются пожилыми людьми, поэтому всегда существует онкологическая настороженность. Если врач сомневается в природе поражения дыхательных путей, то рекомендуется провести несколько (3-5) цитологических исследований мокроты подряд. В современной клинической практике внедрен метод исследования индуцированной мокроты. Сбор мокроты осуществляется после ингаляции гипертонического раствора хлористого натрия. Подобный способ получения мокроты более информативен для выявления атипичных клеток.
У больных хроническими обструктивными заболеваниями мокрота обычно имеет слизистый характер, превалирующими клеточными элементами являются макрофаги. Если мокрота была собрана неправильно, и в лабораторию была доставлена слизь из ротовой полости, то в таких случаях макрофаги не определяются. Иначе говоря, макрофаги являются индикаторами мокроты. При обострении заболевания мокрота приобретает гнойный характер, её вязкость возрастает. Увеличение количества мокроты, её высокая вязкость и зеленовато-желтый цвет — это признаки обострения инфекционного воспалительного процесса дыхательных путей.
Очень часто, возбудителями обострения хронического бронхита являются Streptococcus pneumoniae, Haemophilus influenzae, а также орофарингеальная флора, как например, Moraxella catarrhalis и другие возбудители. Врачи чаще прибегают к эмпирическому назначению антибактериальных препаратов. В существующих рекомендациях предлагается выбирать антибиотик в зависимости от результатов исследования мокроты по Грамму.
Исследование сердечно-сосудистой системы является обязательной частью обследования больного ХОБЛ. При перкуссии часто бывает трудно определить границы относительной сердечной тупости, этому препятствует выраженная эмфизема лёгких; аускультация сердца также затруднена, тоны сердца обычно приглушены. С формированием признаков вторичной лёгочной гипертензии возможно появление акцента второго тона в проекции клапанов лёгочной артерии. Нарушение ритма сердечных сокращений не является характерным признаком при хронических обструктивных заболеваниях дыхательных путей. Однако появление мерцательной аритмии и экстрасистолии всегда следует рассматривать, как неблагоприятный признак. Нарушения ритма сердечных сокращений часто свидетельствует о произошедшей декомпенсации лёгочного сердца или же о кардиотоксическом действии бронхорасширяющих препаратов (симпатомиметиков, теофиллина). Диагностическое значение имеет осмотр эпигастрального угла, где при наличии гипертрофии правого желудочка может быть заметна пульсация. Следует обращать внимание на состояние вен шеи. При недостаточности правых отделов сердца появляется положительный венный пульс. Желательно у всех больных ХОБЛ, которые переносят тяжёлое обострение или уже имеют сформировавшееся легочное сердце, проводить исследование парадоксального пульса. Положительный парадоксальный пульс свидетельствует об осложнениях ХОБЛ, которые могут угрожать жизни больного человека. Методически парадоксальный пульс определяется следующим образом: измеряется артериальное давление и первый тон по Короткову фиксируется на высоте вдоха. При повторном исследовании первый тон регистрируется на глубине выдоха. Если разница при этих двух измерениях превышает 10 мм рт.ст., то парадоксальный пульс считается положительным. Конечно, но одному признаку нельзя делать обобщающих заключений и следует учитывать клиническую картину обострения ХОБЛ в целом, но появления парадоксального пульса относится к числу прогностически неблагоприятных. Признаками застойной сердечной недостаточности служит появление увеличенной в размерах печени, нижний край которой опущен и болезнен при пальпации. Клиническая картина дополняется появлением периферических отёков, что особенно характерно для бронхитического варианта ХОБЛ.
Исследование желудочно-кишечного тракта является другой важной областью клинического обследования больных с хроническими обструктивными заболеваниями лёгких. Широкое распространение патологии желудочно-кишечного тракта связывают с колонизацией Helicobacter pylori, которая, как показали результаты специальных иследований, регистрируется практически, у всех больных ХОБЛ. Язвенная болезнь желудка и 12-перстной кишки часто встречается и при эмфизематозном варианте ХОБЛ. Первым клиническим проявлением язвенной болезни у больных ХОБЛ может быть желудочное кровотечение. Клинический опыт свидетельствует о том, что желудочное кровотечение чаще развивается у больных с выраженной полицитемией. Следует также указать на относительно частое обнаружение заболеваний толстого и тонкого кишечника у больных ХОБЛ.
Таким образом, клиническая картина ХОБЛ достаточно, многообразна и гетерогенна по своим проявлениям.