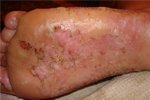
Классификация гнойных ран
1. Первично-гнойные раны
Изначально происходит возникновение гнойного процесса в глубине тканей (абсцесс, флегмона, лимфаденит и т.д.), затем после операции или прорыва гноя возникает рана (повреждение покровных тканей), которая с первого мгновения является гнойной.
2. Вторично-гнойные раны
Изначально появляется дефект покровных тканей, затем уже в существующей ране возникает гнойное воспаление (обычно на 3-4 сутки)
Клиника гнойных ран
I. Местные симптомы
Гнойная рана представляет собой дефект тканей, в краях которого определяются 5 классических признаков воспаления, а в просвете имеется гнойный экссудат.
Признаки воспаления:
1. боль
2. гиперемия
3. локальная гипертермия
4. отек
— воспалительный теплый в краях раны, соответствует зоне гиперемии, вызван нарушением кровотока в зоне воспаления
— реактивный холодный дистальнее раны, гиперемии не наблюдается, вызван нарушением лимфооттока, в связи со сдавлением лимфатических сосудов отеком в зоне воспаления.
5. нарушение функции (в связи с болью и отеком)
Гной морфологически представляет собой жидкость, содержащую погибшие лейкоциты, тканевой детрит и микроорганизмы. Характер гноя зависит от вида микрофлоры. Для анаэробной микрофлоры характерен зловонный бурый гной, для стрептококка – жидкий желтый или зеленоватый, для стафилококка – густой белый или желтый, для кишечной палочки – жидкий желто-бурый, для синегнойной палочки – желтый, приобретающий в верхних слоях повязки сине-зеленый оттенок под действием кислорода.
Стенки и дно раны могут быть выполнены некротическими тканями, грануляциями.
II. Общие симптомы
Очаг гнойного воспаления является источником интоксикации, проявлениями которой являются: лихорадка, озноб, слабость, потливость, потеря аппетита, лейкоцитоз, сдвиг влево, ускорение СОЭ, наличие белка в моче, а в тяжелых случаях – повышение уровня билирубина, креатинина и мочевины в крови, лейкопения, анемия, гипо- и диспротеинемия, нарушения сознания от заторможенности до делирия и комы.
III. Ближайшие осложнения
Течение гнойных ран осложняют:
— лимфангит – красные полосы на коже по направлению от раны к регионарным лимфатическим коллекторам
— лимфаденит – увеличенные, болезненные регионарные лимфоузлы;
— рожистое воспаление – воспаление кожи вокруг раны – ее гиперемия, болезненность, усиление синдрома интоксикации.
— тромбофлебит – болезненные гиперемированные тяжи по ходу подкожных вен
— контактное распространение инфекции в тканях – гнойные затеки, периостит
— сепсис
Все осложнения вносят коррективы в клинику гнойных ран.
Гнойные раны всегда заживают вторичным натяжением (биология процесса рассмотрена выше)
В иностранных источниках встречается термин – хроническая рана. Под этим подразумевается рана, в которой не наблюдается тенденции к заживлению в течение 4 недель. Сюда относят длительно-незаживающие раны, трофические язвы, пролежни.
Длительно-незаживающая рана – рана, регенерация в которой не выражена по прошествии нормальных сроков заживления гнойной раны.
Трофическая язва – поражение при котором преобладают дегенеративные процессы над регенеративными.
ЛЕЧЕНИЕ ГНОЙНЫХ РАН
Лечение гнойных ран осуществляют в соответствии с фазой раневого процесса по выработанным принципам.
|
Фаза |
Направления лечебных мероприятий |
|
I |
1. Очищение раны (гнойного очага) 2. Ограничение воспалительной реакции 3. Ликвидация возбудителей инфекции 4. Детоксикация (по показаниям) |
|
II |
1. Стимуляция регенерации 2. Раннее закрытие раны (вторичные ранние швы, кожная пластика) |
|
III |
1. Закрытие раны 2. Стимуляция эпителизации |
Принципы активного хирургического лечения гнойных ран
1. Хирургическая обработка гнойного очага
Этапы операции
— рассечение тканей краев раны или над гнойным очагом
— эвакуация гноя
— ревизия раны
— вскрытие затеков
— некрэктомия
— гемостаз
— промывание раны растворами антисептиков
— дренирование раны
Наложение на рану швов возможно только при применении проточно-промывного дренирования
В настоящее время, в результате постоянного поиска путей оптимизации раневого процесса при гнойных ранах разработан ряд методов, повышающих радикальность хирургической обработки гнойного очага. К ним относятся:
1) Вакуум-терапия.
Метод основан на создании дозированного разряжения в ране в пределах 0,1-0,15 атм., в течение нескольких сеансов, продолжительностью 1 час. Отрицательное давление легко передается вглубь тканей околораневой зоны. При этом происходит устранение экссудата из раны и отечной жидкости из тканей, усиливается кровоток и приток к ране факторов местной защиты (фагоциты, лизоцим), нормализуется рН среды в тканях раны, усиливается аэробный гликолиз и энергетическое обеспечение раневого процесса. Эффект усиления кровотока длится не менее суток. В ране происходит быстрое очищение и ранняя манифестация репаративных процессов. Максимально эффективно использование вакуум-терапии в фазу воспаления. В фазу регенерации умеренное растяжение тканей под воздействием отрицательного давления стимулирует регенерацию.
2) Местная озонотерапия.
На рану воздействуют потоком воздуха, пропущенного через генератор озона. Озон обладает противомикробным действием, расширяет мелкие сосуды, активизирует фагоцитоз.
3) Гипербарическая оксигенация.
Воздействие на рану кислородом под давлением особенно эффективно при анаэробной инфекции. Кислород под давлением лучше усваивается тканями, устраняется гипоксия, улучшается энергетическое обеспечение раневого процесса. Кроме того, кислород обладает прямым бактерицидным и бактериостатическим действием в отношении микробов, повышает их чувствительность к антибиотикам, активизирует фагоцитоз.
4) NO-терапия
Воздействие на рану окиси азота, получаемой при высоких температурах (3000-3500 градусов) из воздуха, например при генерации воздушной плазмы. Окись азота обладает выраженным местным сосудорасширяющим действием, что усиливает кровоток.
5) Лазерная обработка раны.
Применение высокоинтенсивного лазерного излучения приводит к испарению с поверхности раны некрозов, бактерий, воспаленных тканей. На поверхности раны образуется струп. Заживление раны по срокам приближается к первичному. Однако, полной стерилизации раны добиться трудно, и в половине случаев развитие раневой инфекции продолжается под струпом. Применение метода ограничено в анатомически значимых областях, также оно небезопасно для врача, так как приводит к структурным поражениям глаз, кожи и функциональным изменениям сердечно-сосудистой системы. Низкоинтенсивное лазерное излучение является методом физиотерапии и выраженного влияния на раневой процесс не оказывает.
6) Обработка раны пульсирующей струей антисептика.
На раневую поверхность подается струя антисептика под переменным давлением. Рана освобождается от бактерий и некротических тканей. Однако доказано, что при этом в ткани раны насильственно пенетрируют бактерии и токсины. Кроме того, в помещении создается эпидемиологически опасный аэрозоль антисептика с бактериями.
7) Ультразвуковая обработка раны.
В рану наливают раствор антисептика и помещают в раствор генератор ультразвука. В жидкости при прохождении ультразвука возникает эффект кавитации, что приводит к гибели бактерий и отторжению некротических тканей. Антисептик при этом проникает вглубь тканей (также вместе с бактериями и токсинами).
8) Криовоздействие.
Ткани, подвергнутые действию экстремально низких температур, превращаются в струп и отторгаются, рана при этом очищается.
9) Применение сорбентов.
В рану вводят сорбирующие вещества, которые устраняют экссудат и токсины.
10) Лечение раны в управляемой абактериальной среде (гнотобиологическая изоляция).
Рана изолируется от внешней среды, к ней подается воздух, пропущенный через фильтр. Метод предупреждает реинфицирование раны. Наиболее часто находит применение при лечении ожоговых ран.
Несмотря на наличие технических, биологических и экономических недостатков у некоторых из перечисленных методов, все эти методы существенно ускоряют течение осложненного раневого процесса.
2. Активное дренирование раны
Активное дренирование раны противопоставляется пассивным марлевым и перчаточным дренажам, оно позволяет добиться большей интенсивности очищения раны от экссудата. Повысить дренирующие свойства пассивных дренажей можно путем применения в составе повязки осмотически активных веществ – гипертонического (10%) раствора хлорида натрия, сорбентов или мазей на гидрофильной основе (левосин, левомеколь).
Собственно активными дренажами являются: аспирационный дренаж (по Редону), проточно-промывной дренаж и комбинация этих двух методов.
3. Местное медикаментозное лечение раны
|
Фаза |
Цель |
Средства |
|
I |
1. Некролиз 2. Эвакуация экссудата
3. Подавление инфекции |
1. Протеолитические ферменты (трипсин, химотрипсин, мазь «Ируксол») 2. 10% раствор хлорида натрия, сорбенты, мази на гидрофильной основе («Левосин», «Левомеколь») 3. Растворы антисептиков (перекись водорода, диоксидин и др.) |
|
II |
1. Подавление инфекции 2. Стимуляция регенерации
3. Защита раневой поверхности |
1. Мази с антибактериальными препаратами 2. Стимуляторы регенеративных процессов (комбутек, альгипор, солкосерил, куриозин, хонсурид) 3. Раневые покрытия
|
|
III |
1. Стимуляция регенерации 2. Формирование рубца |
1. Стимуляторы регенеративных процессов 2. Лидаза |
4. Рациональная антибиотикотерапия
5. Иммунокоррекция
6. Раннее восстановление анатомических взаимоотношений в области раны
1) Наложение швов:
раннего вторичного и позднего вторичного
Показаниями к наложению вторичных швов являются:
1 – полное очищение раны от гноя и некротических тканей
2 – отсутствие выраженных воспалительных изменений тканей околораневой зоны
3 – возможность сопоставления краев раны без натяжения
При использовании таких методов активного воздействия на рану, как вакуум-терапия, лазерное воздействие, ультразвуковая обработка раны, можно ускорить наложение швов на гнойную рану. Такое раннее (на 3-5 сутки после операции) наложение швов получило название форсированно-ранний вторичный шов.
2) Кожная пластика
1. Островковый метод по Ревердену (на грануляции наносятся трансплантаты размером 0,5х0,5 см., взятые при помощи лезвия на толщину до сосочкового слоя дермы и содержащие камбиальные кожные клетки)
2. Марочный способ (аналогичен предыдущему, лишь размер трансплантатов – до 1,5 см)
3. Пластика встречными лоскутами (в области раны выполняют послабляющие разрезы или из краев выкраивают лоскуты на широком основании так, чтобы адаптировать края без натяжения)
4. Пластика свободным кожным лоскутом
а) расщепленный кожный лоскут (снимается при помощи дерматома до глубины сосочкового слоя дермы, восстановление донорского участка самостоятельное за счет сохранившихся на нем камбиальных элементов, размеры лоскута измеряются десятками сантиметров, кроме того, они могут быть увеличены за счет перфорации лоскута)
б) нерасщепленный кожный лоскут (пересадка всей толщи кожи связана с появлением раны на донорском участке, поэтому проводится только на функционально и косметически важных участках тела – лице, стопах, кистях, в области суставов)
5. Пластика кожным лоскутом на сосудистой ножке
а) филатовский стебель (многомоментное оперативное перемещение кожного трансплантата на основании от донорского участка к ране)
б) микроангиохирургическое соединение сосудистых систем трансплантата и краев раны
6. Применение собственных эпителиальных клеточных культур
В любом случае, для успешного приживления трансплантата необходимы: качественные грануляции, хороший кровоток в краях раны, отсутствие некротических тканей и выраженной экссудации, хороший гемостаз при проведении пластики, плотное прилегание трансплантата к ложу, отсутствие общих неблагоприятных факторов (плохое питание, сердечно-сосудистая патология, нарушения обмена веществ, онкопатология и т.д.).
7. Детоксикация
(инфузионная терапия, форсированный диурез, применение детоксикационных плазмозаменителей, экстракорпоральная детоксикация)
Реализация принципов активного хирургического лечения гнойных ран в разные фазы раневого процесса
|
Фаза |
Принципы |
|
I |
1. Хирургическая обработка гнойного очага (+ методы, повышающие эффективность операции) 2. Активное дренирование раны 3. Рациональная антибиотикотерапия 4. Иммунокоррекция 5. Местное медикаментозное лечение раны 6. Раннее восстановление анатомических взаимоотношений в области раны — первичный шов при использовании проточно-промывного дренирования — форсированно-ранний вторичный шов при применении лазера, ультразвука, вакуум-терапии. 7. Детоксикация (по показаниям) |
|
II |
1. Местное медикаментозное лечение раны 2. Антибиотикотерапия по показаниям 3. Раннее восстановление анатомических взаимоотношений в области раны — ранний вторичный шов — кожная пластика |
|
III |
1. Восстановление анатомических взаимоотношений в области раны — поздний вторичный шов — кожная пластика 2. Местное медикаментозное лечение раны |