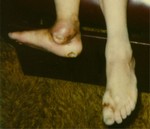
Остеомиелит — это гнойный воспалительный процесс, поражающий костную ткань и костный мозг.
Классификация остеомиелита
По способу проникновения возбудителя:
1). Гематогенный остеомиелит — инфекция попадает в кость через кровь.
2). Посттравматический остеомиелит:
- Собственно посттравматический — обычно возникает после открытых переломов.
- Огнестрельный.
- Послеоперационный.
По течению различают:
1). Острый остеомиелит (острая стадия).
2). Хронический остеомиелит (хроническая стадия).
3). Атипичные формы (первично-хронический остеомиелит):
- Абсцесс Броди.
- Склерозирующий остеомиелит Гарре.
- Альбуминозный остеомиелит Оллье.
Остеомиелит гематогенный
Этим заболеванием чаще страдают подростки, причем мальчики в 3 раза чаще девочек. Область коленного сустава поражается чаще других.
Этиологическим фактором чаще является стафилококк, реже — стрептококк или кишечная палочка.
Этапы возникновения гематогенного остеомиелита:
1). Внедрение возбудителя через входные ворота — ссадину, фурункул, рану и т.д.
2). Бактериемия.
3). Занос микроорганизмов в кость (чаще — в метафизарную зону). Возбудитель может вызвать остеомиелит через несколько дней, месяцев, а может вообще не вызвать. Развитие заболевания обычно связано:
- С травмой (более 50% случаев).
- Со снижением общей или местной резистентности организма (сопутствующие заболевания, переохлаждение и т.д.).
4). В метафизе, на границе с эпифизарным хрящом, образуется небольшой гнойник, который, расплавляя костные балки, распространяется в направлении диафиза. Развивается тромбоз сосудов кости.
5). Происходит некроз костного мозга, в результате чего кортикальный слой кости лишается питания изнутри.
6). Через гаверсовы каналы гной распространяется под надкостницу, отслаивая ее. Образуется поднадкостничный (субпериостальный) гнойник.
7). Происходит омертвение кости, что ведет к всасыванию токсических продуктов в кровь и развитию интоксикации.
8). Внутри костномозгового канала повышается давление, что вызывает жесточайшие боли.
9). В дальнейшем гной, расплавляя надкостницу, прорывается в мягкие ткани. Образуется межмышечная флегмона. Обычно прорыв надкостницы сопровождается некоторым уменьшением болей.
10). Далее процесс обычно, расплавляя кожу, прорывается наружу и переходит в хроническую фазу (вторично-хронический остеомиелит). Обычно это наступает в срок от 3 недель до 4 месяцев.
Симптомы гематогенного остеомиелита
1). Заболевание обычно начинается остро, с появления выраженных общих симптомов: повышение температуры до 40 оС, головная боль, бессонница, симптомы интоксикации.
2). Через несколько часов (дней) появляется сильнейшие распирающие боли в области очага. Боли усиливаются при движениях и при осевой нагрузке на конечность. При пальпации боли обычно не усиливаются.
3). Легкая припухлость и гиперемия над очагом появляются обычно через несколько дней после появления болей, а примерно через неделю становятся выраженными (т.к. в это время формируется поднадкостничный гнойник).
4). Развивается мышечная контрактура в близлежащих суставах. Кроме того, из-за болей больные и сами не двигают конечностью.
5). Примерно через неделю после образования поднадкостничного гнойника он прорывается в окружающие ткани. Клинически это характеризуется уменьшением болей, т.к. снижается давление внутри костномозгового канала.
6). В дальнейшем гной может прорваться наружу с образованием свища, после чего острые проявления постепенно стихают и процесс переходит в хроническую стадию.
Особенности симптомов хронического остеомиелита:
- Характерны ноющие боли в области патологического очага.
- Имеются один или несколько длительно незаживающих свищей с гнойным отделяемым.
- При обострении – боли усиливаются, повышается температура, развивается гиперемия вокруг очага. Обычно обострение связано с временным самостоятельным закрытием свища.
- На рентгенограмме определяется утолщение кости за счет надкостницы (периостит), наличие полостей с секвестрами, остеосклероз, сужение костномозгового канала.
- В диагностике помогает фистулография – в свищ вводят рентгеноконтрастное вещество (урографин, омнипак или др.) и делают снимки в 2 проекциях. Это позволяет уточнить ход свища.
- В диагностике также используют (хотя и реже) компьютерную томографию и сцинтиграфию.
Дополнительные методы диагностики хронического остеомиелита
1). Лабораторные исследования: в анализе крови определяется лейкоцитоз со сдвигом влево, ускорение СОЭ.
2). Рентгенографические данные появляются примерно через 2 недели после начала заболевания:
- Сначала наблюдается отслойка надкостницы с признаками периостита.
- Затем появляются зоны разрежения костной ткани в области метафиза.
- Через 2-4 месяца обнаруживаются секвестры и секвестральные полости.
- При наличии свищей для уточнения их хода проводят фистулографию с рентгеноконтрастным веществом (урографин и др.).
3). В диагностике помогают и другие методы:
- Термография, радиотермометрия.
- Ультразвуковое исследование.
- Сканирование с радиоактивными изотопами.
Возможные осложнения хронического остеомиелита:
1). Деформации костей.
2). Анкилозирование суставов.
3). Малигнизация стенок свищевых ходов.
4). Патологические переломы, образование ложных суставов и дефектов в кости.
5). При длительном течении может развиться амилоидоз внутренних органов.
Лечение остеомиелита
Общее лечение:
1). Антибиотикотерапия:
используются препараты широкого спектра действия: цефалоспорины (цефазолин, клафоран), а также остеотропные антибиотики (линкомицин, клиндамицин). После взятия посева из свища (при хроническом остеомиелите) антибиотик подбирают согласно чувствительности микроорганизма.
2). Детоксикационная инфузионная терапия:
- Коллоидные растворы (реополиглюкин, полиглюкин) и кристаллоидные растворы (физраствор) – применяют в нетяжелых случаях.
- Детоксикационные растворы (гемодез, неокомпенсан и др.) – применяют в тяжелых случаях.
- При тяжелом течении применяются также методы экстракорпоральной детоксикации — гемосорбция, плазмаферез, ультрафиолетовое и лазерное облучение крови).
3). Иммунокорригирующая терапия:
Используются левамизол (декарис), нуклеинат натрия, тималин, Т-активин, гипериммунная плазма, гамма-глобулин, интерлейкины (ронколейкин).
4). Симптоматическая терапия:
- Обезболивающие средства — анальгин (в/м).
- Противовоспалительные средства – аспирин.
- При нарушениях сердечной деятельности – применяют диуретики, сердечные гликозиды и т.д.
- По показаниям проводится коррекция кислотно-щелочного равновесия и водно-солевого баланса.
Оперативное лечение остеомиелита:
При остром остеомиелите к операции прибегают редко, т.к. обычно удается прервать процесс на начальных стадиях (до образования межмышечной флегмоны и свища) путем проведения общей терапии в сочетании с иммобилизацией пораженной конечности.
При неэффективности консервативной терапии в течении нескольких дней, применяют оперативное лечение:
1). После обработки кожи, делают разрез над очагом и обнажают пораженный участок кости.
2). Производят трепанацию кости, т.е. наносят фрезевые отверстия в кости над патологическим очагом и устанавливают перфорированные трубчатые дренажи для проточно-промывного дренирования.
3). В послеоперационном периоде производят регулярное промывание антисептиками.
4). В дальнейшем рану лечат согласно принципам терапии гнойных ран.
При наличии межмышечной флегмоны:
1). Флегмону вскрывают, эвакуируют гной.
2). Рассекают надкостницу и проводят ревизию кости: при обнаружении полости ее выскабливают острой костной ложечкой Фолькмана.
3). Операцию заканчивают трепанацией кости и проточно-промывным дренированием.
4). Иммобилизация обязательна. В послеоперационном периоде полость ежедневно промывают антисептиком через дренажи.
5). В дальнейшем рану лечат согласно принципам терапии гнойных ран.
При хроническом остеомиелите:
1). Во все свищевые ходы вводят смесь перекиси водорода с раствором метиленового синего, в результате чего те прокрашиваются в синий цвет.
2). Иссекаются все свищевые ходы в пределах здоровых тканей.
3). Производится трепанация кости с полным раскрытием полости. Стенки полости удаляют до появления неизмененной кости. При наличии секвестров – их удаляют.
4). Полость дренируют с помощью перфорированный трубок, через которые в послеоперационном периоде осуществляют промывание антисептиками.
Если при операции образуется большая полость, то можно выполнить пластику кости:
- Мышечным лоскутом “на ножке”.
- Аутокостью или консервированной деминерализованной донорской костью.
- Титановыми накостными пластинками.
- Жировой тканью или большим сальником (редко).
Эти методы позволяют снизить вероятность патологического перелома в этом месте.
Атипичные формы остеомиелита
Протекают как первично-хронические.
1). Абсцесс Броди:
- Имеется ограниченный некроз губчатого вещества кости.
- На рентгенограмме выявляется абсцесс в костной ткани.
Лечение:
Производится трепанация костной полости и дренирование (проточно-промывное с помощью трубок). При большой полости абсцесса используется пластика мышцей на ножке.
2). Склерозирующий остеомиелит Гарре:
- При рентгенографии выявляются склеротические изменения в кости с очагами деструкции.
- Характерно вялое течение.
- Межмышечная флегмона и свищи не характерны.
Лечение: консервативное. Оперативное лечение показано лишь при больших очагах некроза.
3). Альбуминозный остеомиелит Оллье:
- В очаге скапливается жидкость, богатая альбумином.
- Общие симптомы слабо выражены.
- Секвестрация – возникает редко и развивается очень медленно.
- Обострения обычно связаны с присоединением гнойной инфекции.
Лечение: оперативное (как при типичном остеомиелите).
Возможные осложнения остеомиелита:
Осложнения острого остеомиелита:
- Сепсис.
- Распространение межмышечной флегмоны на окружающие ткани.
Осложнения хронического остеомиелита:
- Деформация пораженных костей.
- Анкилоз (неподвижность) суставов.
- Малигнизация стенок свищей.
- Патологические переломы, склонные к замедленному сращению.
- После переломов – часто образуются ложные суставы и дефекты в кости.
- При длительном течении остеомиелит грозит развитием амилоидоза внутренних органов.